Informationen für Patienten
Meist sind es Beschwerden wie Atemnot unter Belastung, Druck auf der Brust, Schwindel oder sogar Bewusstseinsverlust, die eine spezialärztliche Untersuchung notwendig machen. Dabei untersucht und behandelt die Kardiologin respektive der Kardiologe alle Erkrankungen rund ums Herz.
- Aktuelle Medikamentenliste
- Blutdruckwerte, falls Sie einen Blutdruckpass führen
- Schrittmacherausweis bei einer Schrittmacherkontrolle
- Sportkleidung und Sportschuhe, wenn bei Ihnen ein Belastungstest geplant ist.
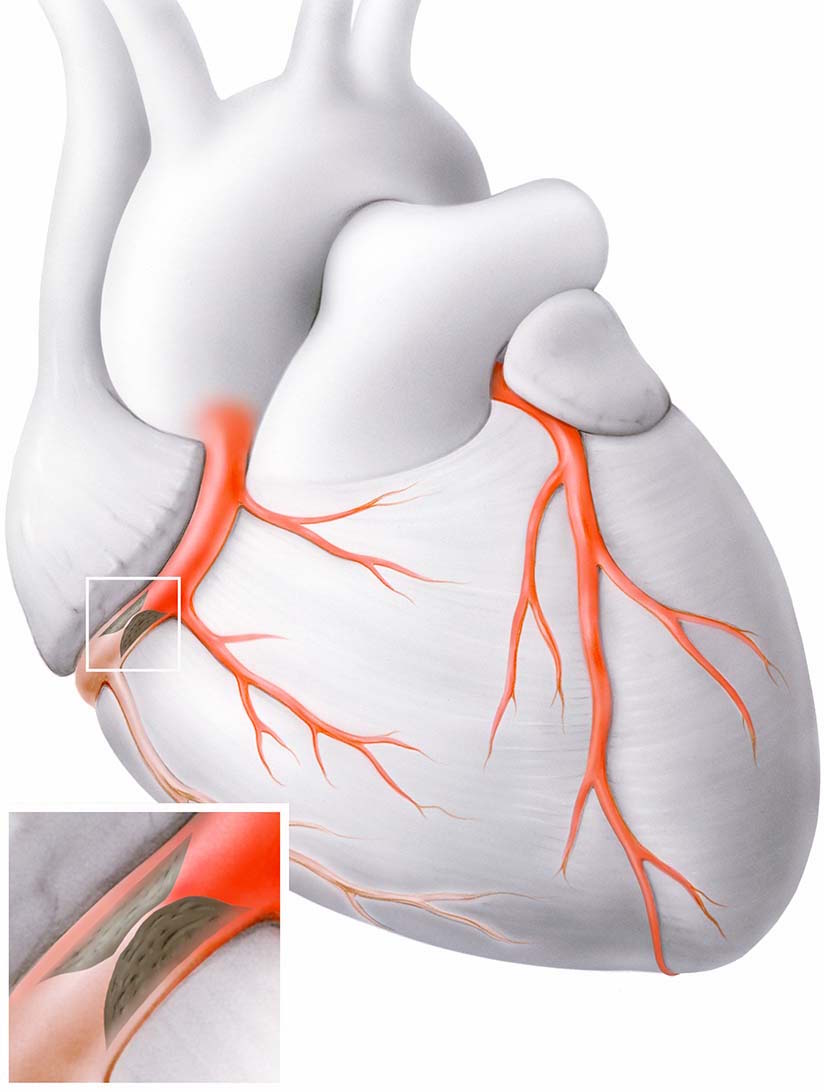
Koronare Herzerkrankung: Verengung eines Gefässes. Illustration zur Verfügung gestellt von Herzklinik Hirslanden Zürich.
Die Therapie umfasst eine Einstellung der Risikofaktoren (Rauchstopp, regelmässige Bewegung, gesunde Lebensweise) und eine medikamentöse Behandlung zur Einstellung eines Bluthochdrucks oder Diabetes.
Manchmal ist aber auch eine Stent-Einlage notwendig. Dabei wird das kranke Gefäss mit einem Ballon-Katheter gedehnt und ein feines medikamentenbeschichtetes Metallgitter Bereich der Engstelle platziert.
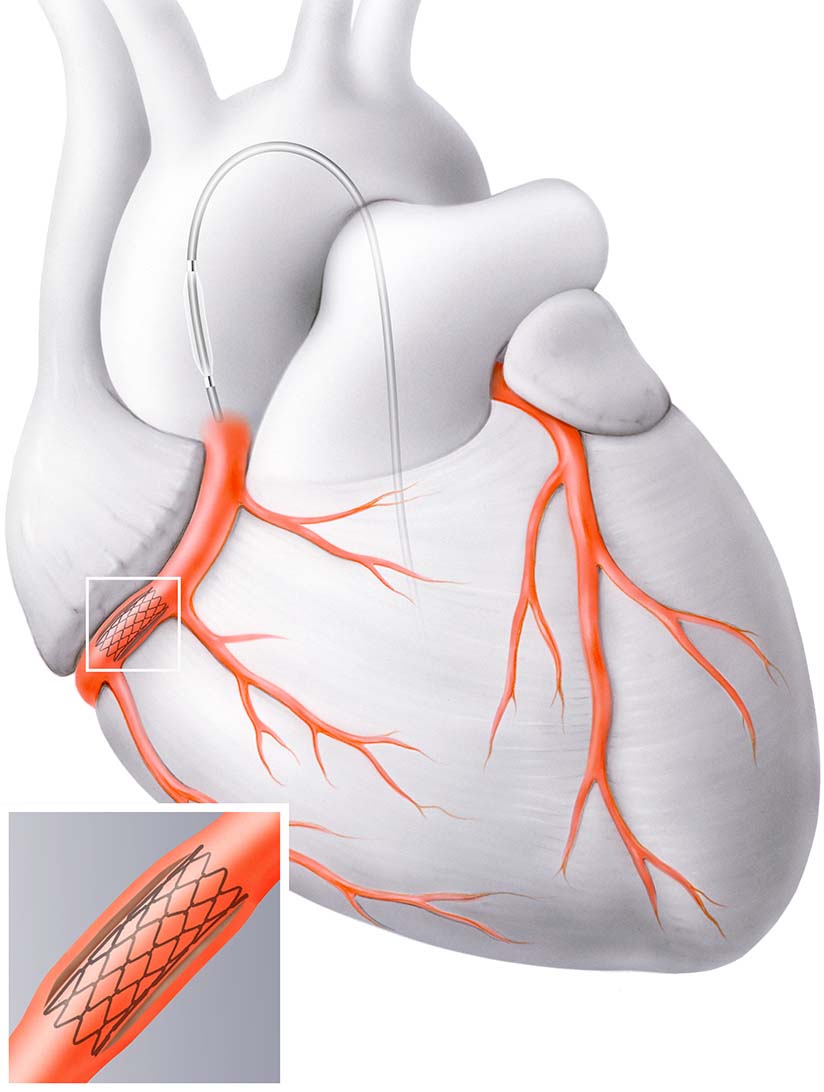
Stent-Einlage in Herzgefäss. Illustration zur Verfügung gestellt von Herzklinik Hirslanden Zürich.
Vor allem Risikofaktoren wie hoher Blutdruck, Übergewicht, ein Schlafapnoe-Syndrom (Atemaussetzer in der Nacht), Herzklappenprobleme, aber auch starker Alkoholkonsum können zu Vorhofflimmern führen. Dabei schlägt das Herz "nicht mehr im Takt", sondern es kommt zu einem sehr unregelmässigen Herzschlag, der meist auch sehr schnell ist.
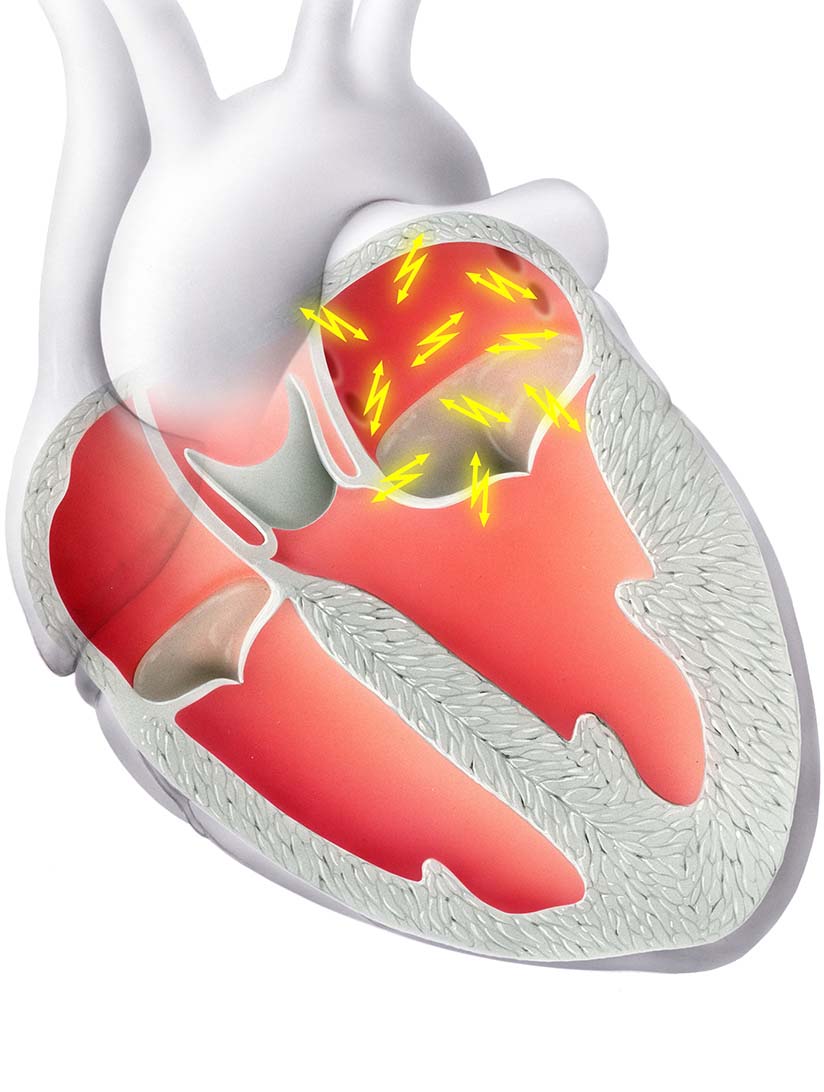
Vorhofflimmern im linken Herz-Vorhof. Illustration zur Verfügung gestellt von Herzklinik Hirslanden Zürich.
Durch die Unregelmässigkeit und zu schnelle Herzfrequenz wir das Herz ineffektiv und es können Beschwerden wie Leistungsminderung, Atemnot, Herzklopfen, ein inneres Unruhegefühl oder Angstgefühl auftreten. Manchmal ist das Vorhofflimmern langsam oder es treten Pausen auf, wenn der Herzrhythmus vom Vorhofflimmern wieder in einen normalen Rhythmus umspringt (paroxysmales Vorhofflimmern mit Konversionspausen).
Mit dem Vorhofflimmern und weiteren Risikofaktoren steigt das Risiko für einen Schlaganfall, somit ist eine Abklärung des individuellen Risikos nötig und meist auch der Beginn einer Blutverdünnung um zu verhindern, dass sich ein Blutgerinnsel im Herzen (meist in der linken Vorkammer) bildet. Wird ein solches Gerinnsel vom Blutfluss bis in ein Hirngefäss mitgespült, kann es einen Schlaganfall auslösen.
Das Vorhofflimmern wird in der Regel mit einer Einstellung der Risikofaktoren, Medikamenten oder auch kathetertechnisch behandelt, wie zum Beispiel eine Pulmonalvenenisolation. Dabei werden bestimmte Bereiche in der linken Vorkammer verödet.
Sollte das Vorhofflimmern nicht von alleine umspringen, kann durch eine Elektrokonversion (geordneter Stromstoss über den Brustkorb) in kurzer Narkose der Herzrhythmus wiederhergestellt werden. Dies erfolgt im Spital.
Zeigt sich ein zu langsamer Herzschlag oder Pausen, die zu Beschwerden führen (Bewusstseinsverlust oder drohender Bewusstseinsverlust), kann die Einpflanzung eines Herzschrittmachers notwendig sein. Dabei kontrolliert der Herzschrittmacher die Eigenaktion des Herzens und gibt einen kleinen nicht spürbaren Stromimpuls zur Stimulation ab.
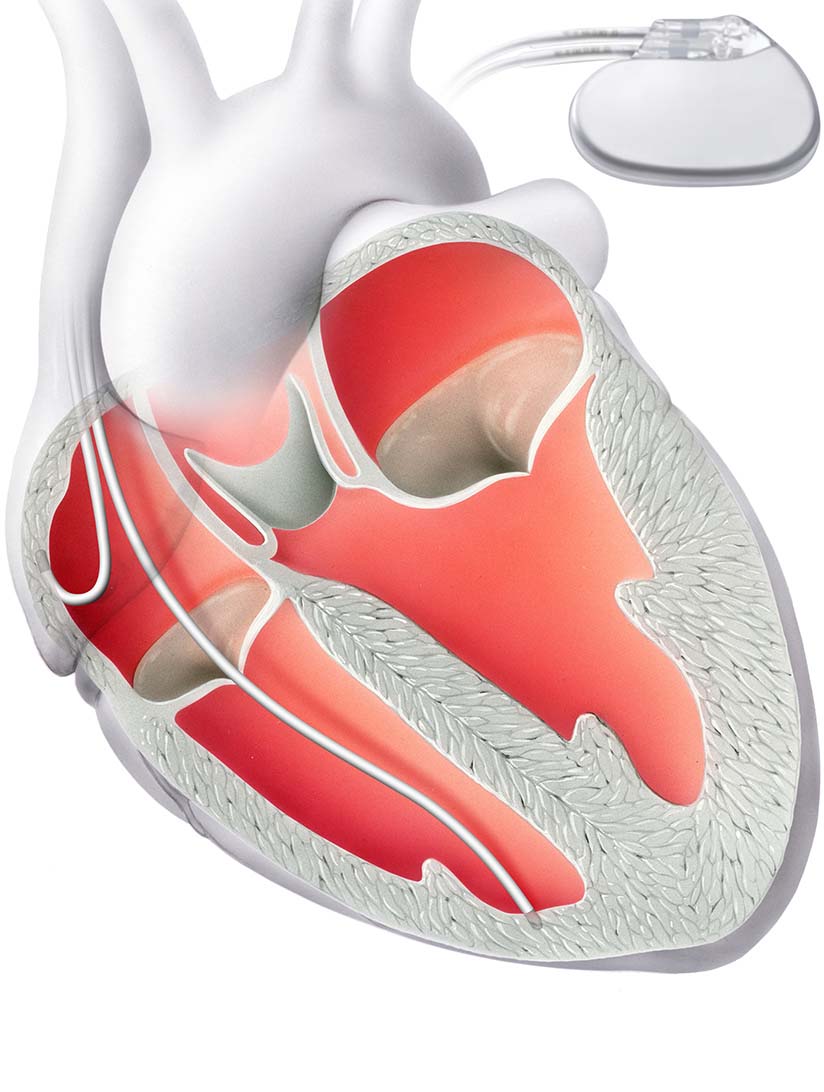
Ein Herzschrittmacher funktioniert wie ein Taktgeber für den Herzrhytmus. Illustration zur Verfügung gestellt von Herzklinik Hirslanden Zürich.
Kommt es zu einer Herzschwäche, so geht dies oft mit Atemnot und verminderter körperlicher Leistungsfähigkeit, Atemnot in der Nacht und geschwollenen Knöcheln einher. Durch einen Rückstau des Blutes in den Verdauungsorganen kann es auch zu Appetitlosigkeit kommen. Oft liegen zudem eine Verschlechterung der Nierenfunktion und eine vermehrte Müdigkeit vor.
Die Therapie der Herzinsuffizienz richtet sich nach der Ursache, grundsätzlich sind in der Regel Medikamente notwendig um das Herz zu unterstützen. Unter bestimmten Umständen kann ein spezieller Herzschrittmacher (CRT) hilfreich sein. Die Betreuung von Patienten mit einer Herzschwäche bedarf einer guten Zusammenarbeit zwischen Hausarzt, Spital und Spezialisten.
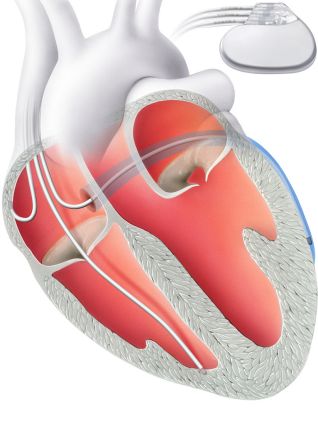
Ein CRT-Schrittmacher (Resynchronisationstherapie) verbessert die Zusammenarbeit (Synchronie) der linken und rechten unteren Herzkammern. Im Gegensatz zu einem einfachen Herzschrittmacher hat ein CRT-Schrittmacher nicht zwei Elektroden, sondern drei. Illustration zur Verfügung gestellt von Herzklinik Hirslanden Zürich.

Die Aortenstenose ist eine Verengung der Herzklappen. Illustration zur Verfügung gestellt von Herzklinik Hirslanden Zürich.
Ursachen von Herzklappenerkrankungen sind Faktoren wie ein Herzinfarkt, langjähriger hoher Blutdruck aber auch altersbedingte degenerative Veränderungen und Verkalkungen.
Meistens fällt bei der Untersuchung durch die Hausärztin oder den Hausarzt ein Herzgeräusch auf, was zu einer Überweisung zum Spezialisten führt. Mittels der Echokardiografie überprüft die Kardiologin respektive der Kardiologe dann, ob eine Herzklappenerkrankung vorliegt und bestimmt deren Ausmass.
Stellt sich eine schwere Herzklappenerkrankung ein, die auch von Symptomen begleitet ist (Atemnot, verminderte körperliche Leistungsfähigkeit, Herzschwäche) muss unter Umständen eine Herzklappenoperation erfolgen. Je nach notwendiger Operation kann diese auch minimalinvasiv – das heisst ohne dass der Brustkorb chirurgisch geöffnet wird – erfolgen. Zu diesen Verfahren, zählen zum Beispiel die Transkatheter Aortenklappen-Implantation (TAVI), der Aortenklappenersatz über die Leistenarterie oder das Einsetzten eines Mitral-Clips bei Mitralklappeninsuffizienz.
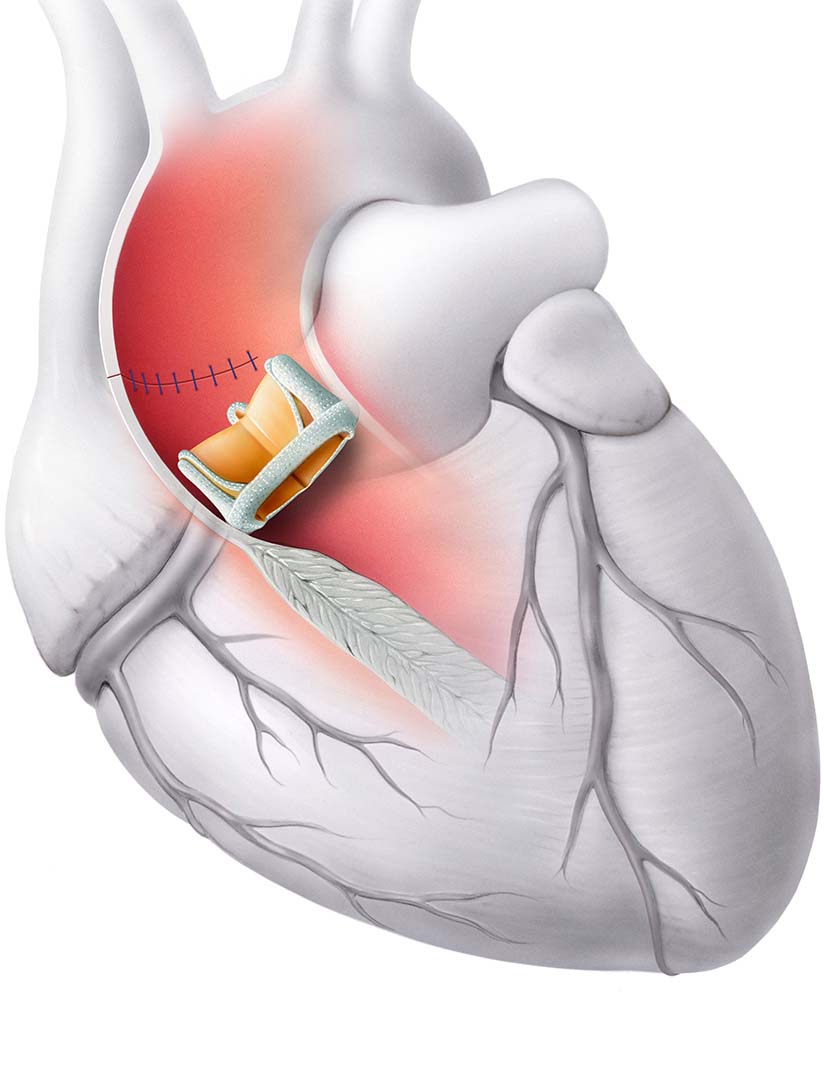

Je nach Umständen erfolgt der Ersatz einer Herklappe chirurgisch (erstes Bild) oder minimalinvasiv – ohne den Brustkorb zu öffnen – mittels Katheter (zweites Bild). Illustrationen zur Verfügung gestellt von Herzklinik Hirslanden Zürich.
Nach einer Herzklappenoperation ist eine regelmässige kardiologische Verlaufskontrolle nötig, bei der in der Regel eine Echokardiografie durchgeführt wird.
